KEINE KASSEN
Aktuelles
KURIER – Meister der Venenchirurgie
https://kurier.at/chronik/niederoesterreich/melk-gefaesschirurgie-offenes-bein-obermayer-venenchirurgie-operation/403156327
Venenkompetenz – Zentrum
Wir haben die Zertifizierung als Venenkompetenzzentrum nach den strengen Leitlinien und Vorgaben der Deutschen Gesellschaft…
Workshops für Ärzte
Auch Ende 2026 bieten wir für interessierte Kolleginnen und Kollegen phlebologische Workshops an. Duplexsonographie: 10.10.2026…
Phlebologie im KURIER
Verstärkung des Ärzteteams
Es ist uns eine besondere Freude mit 1. Dezember 2024 den ausgewiesenen Gefäßchirurgen und Venenexperten…
Echotherapie
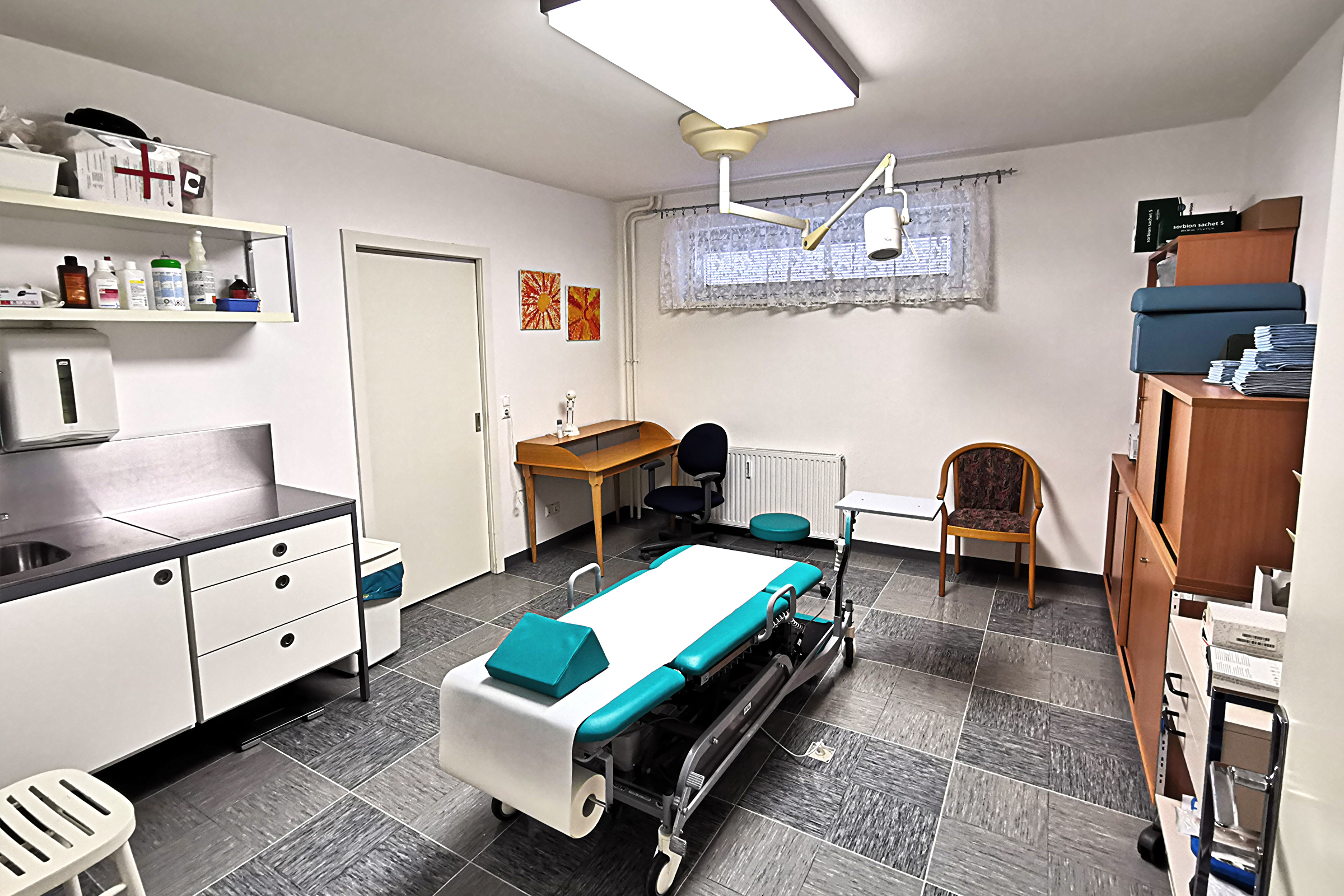
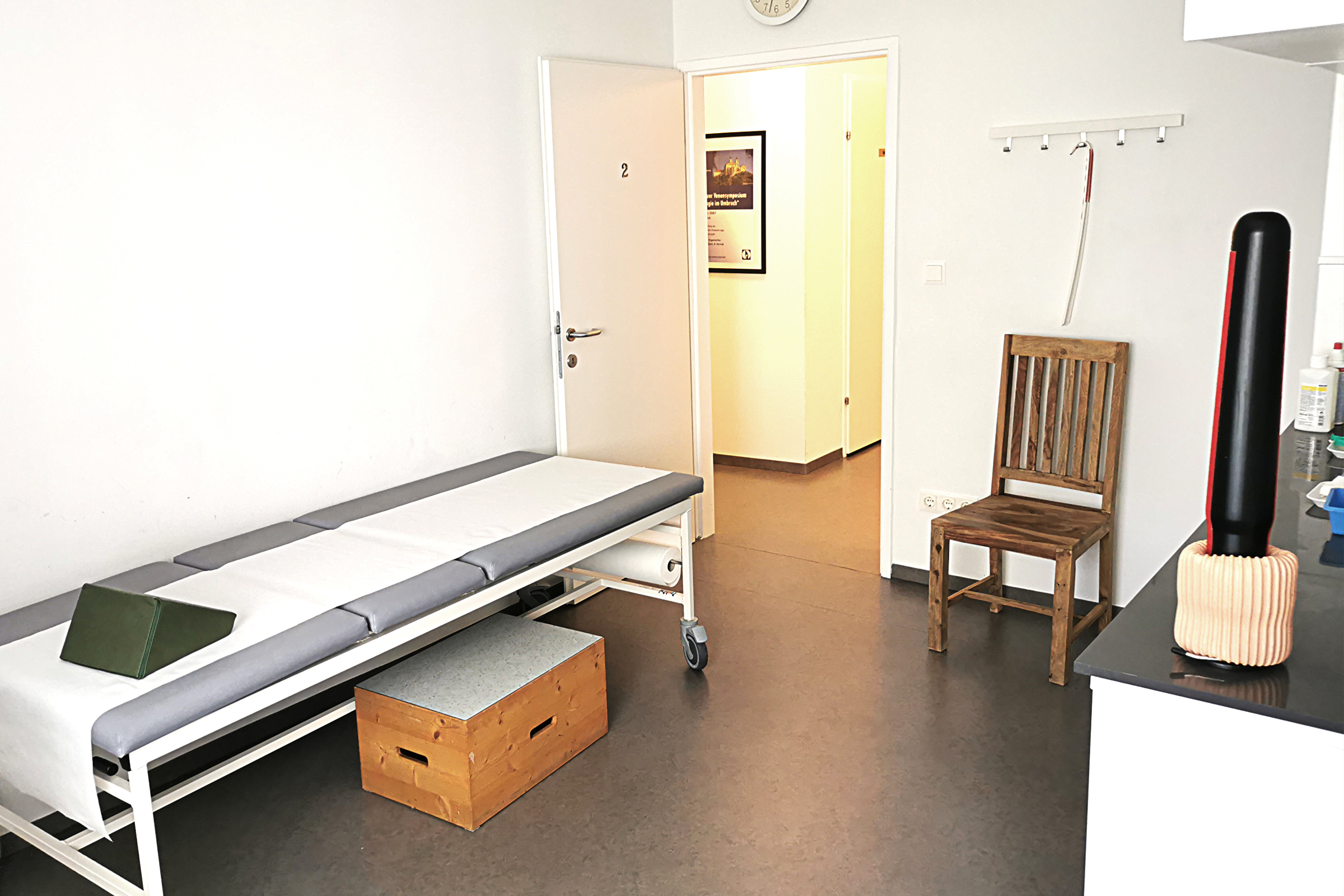
Ordination
In unserer Ordination finden wir ausreichend Zeit für die Patientenuntersuchung und das ärztliche Gespräch (Gesprochene Sprachen: Deutsch, Englisch)
Die Ordination ist barrierefrei und mit behindertengerechtem WC ausgestattet.
Melk
Himmelreichstraße 15, 3390 Melk
Ordinationszeiten
Mittwoch 08:30 – 17:30 Uhr und Donnerstag von 08:00 – 13:00
(Terminvereinbarung Mo + Do, 08:00 – 12:00)
Wien
Mantlergasse 26/2/2, 1130 Wien
Ordinationszeiten
Dienstag 09:00 – 17:30 Uhr
(Terminvereinbarung Mo + Do, 08:00 – 12:00)
Keine Kassen!
In unserer Ordination wird kein Bargeld akzeptiert.
Jeder Patient erhält eine Honorarnote mit den erbrachten Leistungen, welche vor Ort per Bankomat-Zahlung beglichen werden kann.
Die Honorarnote wird automatisch bei der Krankenkasse zur Kostenrückerstattung eingereicht.
Leistungen
Diagnostik
- Detaillierte Anamnese
- Ausführliche klinische Untersuchung
Venös
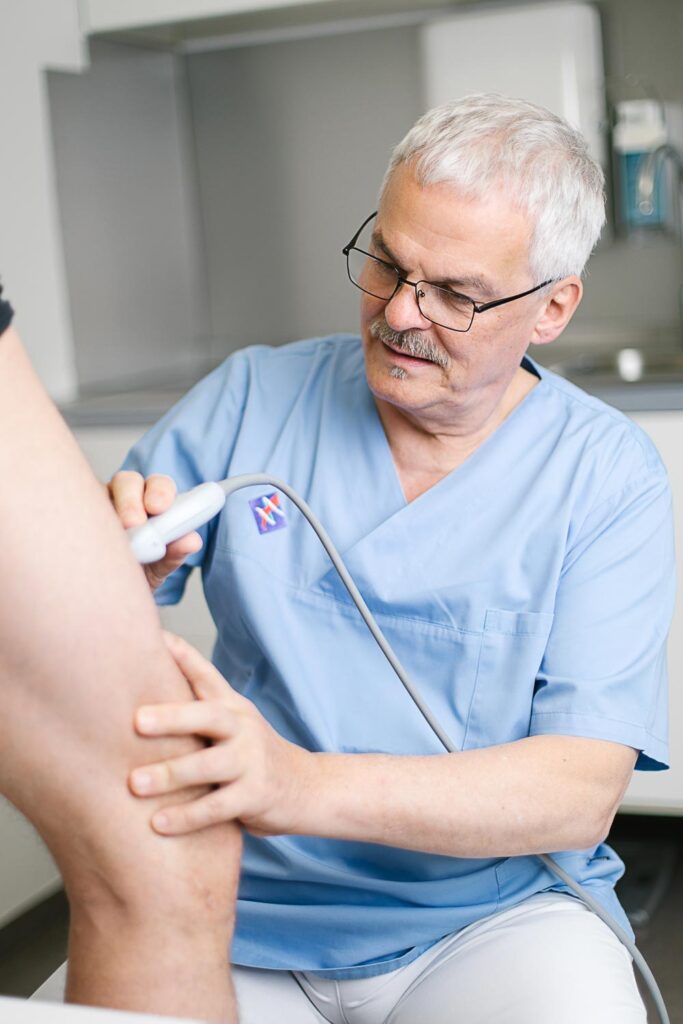
- Duplexsonographie
- Photoplethysmographie (PPG)
- Venöse Airplethysmographie (APG)
- Venenverschlussplethysmographie (VVP)
Arteriell
- Duplexsonographie
- digitale EKG-getriggerte 8-Kanal Pulsoszillographie (AngE™ Solution)

Therapie
Venös
- Ultraschallgezielte Schaumverödung von insuffizienten Stammvenen, Perforantes und Seitenastvarizen
- Echotherapie – Venenverödung durch gebündelte Ultraschallwellen
- Sklerosierung von Besenreisern
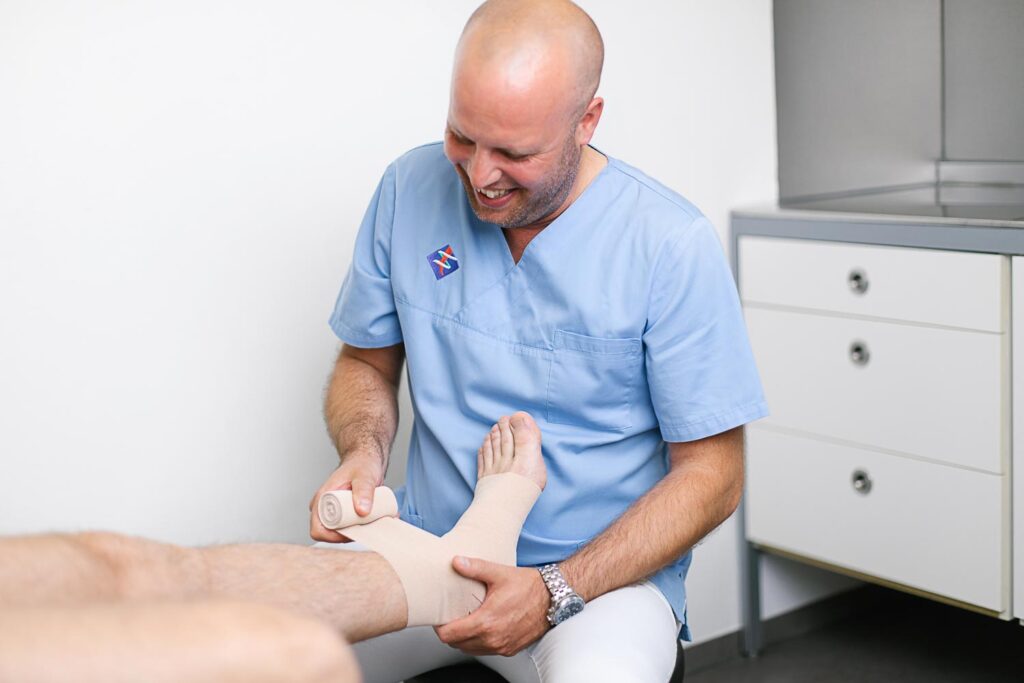
- Kompressionstherapie
- Vor- und Nachbehandlung bei Operationen
- Therapie von neuropathischen Druckulzera (z.B. diabetischer Fuß)
Phlebo- &
Ulkuschirurgie
Operationen werden je nach Vereinbarung in einer geeigneten Krankenanstalt bzw. Tagesklinik durchgeführt.
Phlebochirurgie
- Minimalinvasive Techniken nach Mapping wie z.B. stadiengerechtes invaginierendes Stripping
- Endoluminaler LASER oder Radiofrequenzablation
- Ultraschallgezielte Tumeszenzanästhesie
- Minichirurgische Seitenastexhairese
Ulkuschirurgie
- Shaving
- Fasziektomie
- Fasziotomie
- Mesh-Graft-Deckung
Team

OA Dr. Ferdinand Steinbacher
und Viszeralchirurgie

OA Dr. Alfred Obermayer
und Unfallchirurgie

Priv. Doz. Dr. Dr. Dominic Mühlberger
und Viszeralchirurgie

Gabriela Ertl
Dipl. Gesundheits- & Krankenschwester

Yasmin Hönig
Administration
Lexikon
Besenreiser
Unter Besenreiser versteht man kleine, direkt in der Haut verlaufende erweiterte Venen. Ihr Durchmesser differiert zwischen 0,5 („rote Besenreiser“) und 2 mm (blaue Besenreiser).
Meist sind diese kleinen Gefäßneubildungen auf eine Bindegewebsschwäche zurückzuführen. Sie haben typischerweise keinen Krankheitswert. Bläuliche besenreiserartige Äderchen im Bereich der Knöchelregion sind oft Ausdruck eines Blutrückstaus in die Venen (Corona phlebectatica paraplantaris).
Diesen Äderchen liegt oft eine größere Nährvene zugrunde. Mittels Lupenbrille und Venoscope kann diese lokalisiert und in örtlicher Betäubung über einen 1mm Hautschnitt (minimikrochirurgisch) nahezu schmerzlos entfernt werden. Verbliebene Besenreiser werden mit Schaum verödet.
Krampfadern
Venenleiden gehören zu den häufigsten Zivilisationserkrankungen. Millionen von Menschen haben Probleme mit den Venen – jede zweite Frau und jeder vierte Mann sind betroffen!
Sauerstoffarmes („verbrauchtes“) Blut muss aus dem Bein gegen die Schwerkraft zurück zum Herzen strömen. Als Antrieb dient die Kompression der tiefgelegenen Venen durch die umgebende Muskulatur bei Bewegung (=Muskelpumpe).
Das durch die Haut sichtbare, oberflächliche Venennetz besitzt keine Muskelpumpe. Venenklappen verhindern das unerwünschte Zurückfließen von venösem Blut. Bei Klappendefekt kommt es aufgrund der Schwerkraft zu einem unerwünschten Rückstrom von sauerstoffarmem Blut ins Bein, wo Krampfadern hauptsächlich auftreten…der Venendruck steigt!! Krampfadern entstehen!
Ursache und Risikofaktoren:
- angeborene Bindegewebsschwäche
- aufrechter Gang des Menschen
- Schwangerschaft
- Bewegungsmangel
- Übergewicht
Offenes Bein
Der überwiegende Anteil aller Beingeschwüre ist auf eine Venenschwäche zurückzuführen.
Durch den erhöhten Druck in den oberflächlichen Venen kommt es zu einer Schädigung der Haut. Die Druckerhöhung der tiefen Venen bewirkt die Schwellung des Beins.
Ein durch Krampfadern hervorgerufenes Ulcus besteht oft jahrelang, verschlechtert sich typischerweise in der warmen Jahreszeit, kann durch konsequente Kompressionstherapie ev. unterstützt durch eine Verödungsbehandlung zum Abheilen gebracht werden.
Die Operation („funktionell phlebochirurgische Sanierung“) bietet eine Chance auf eine bleibende Abheilung.
Bei chronischem Venenschaden ist zeitlebens ein Kompressionsstrumpf zu tragen.
Konservative Ulcusbehandlung
Spezielle Wundauflagen verbunden mit einer guten Kompressionstherapie (Kurzzugbandagen, Klebekompressionsverband, Zinkleimverband,..) können ein offenes Bein zur Abheilung bringen.
Unterstützend kann eine Verödung von ursächlichen Krampfadern durchgeführt werden.
Ulcus Chirurgie
Nach exakter Abklärung der Ursachen eines Ulcus cruris wird nach Anbehandlung einerseits versucht, den venösen Blutrückstau zu unterbrechen, andererseits wird das bestehende Beingeschwür je nach Beschaffenheit entfernt und der Defekt mittels Hauttransplantation gedeckt.
Diabetischer Fuß
Prävention und Therapie des neuropathischen Ulkus
Prognosen der WHO für Diabetes mellitus zeigen, dass sich die Prävalenz des diabetischen Fußes zwischen den Jahren 2000 und 2030 verdoppeln wird und damit auch seine Therapie weiter an Bedeutung gewinnen wird. Heute zählen diabetische Fußulzera weltweit zu den häufigsten Ursachen für Amputationen. Fast 15% aller Diabetiker entwickeln im Laufe ihrer Erkrankung ein Fußulkus. Davon enden noch immer 10-15% in einer Amputation.
Was ist ein neuropathisches Ulkus?
Die Polyneuropathie wird neben Diabetes mellitus am häufigsten durch Alkoholismus, aber auch durch eine Angiopathie verursacht. Auch neurologische Störungen (Wirbelsäulen- und Nervenverletzungen, angeborene neurologische Störungen) und andere Stoffwechselstörungen können Auslöser sein. Die Neuropathie beginnt mit einer Schädigung der autonomen Anteile der Nerven und tritt distal symmetrisch auf. Die Neuropathie führt über eine Reduktion der Schweißproduktion zu einer Austrocknung der Haut, während die Durchblutung durch Wegfall der arteriotonisierenden Wirkung des Sympathikus zunimmt („Autosympathektomie“). Diese Hypervaskularisation verursacht im Bereich der mechanisch belasteten Hautpartien, speziell der Fußsohle Hyperkeratosen und im Bereich der Knochen Demineralisation. Die Schwächung des Fußskeletts durch die Demineralisation führt über Impressionen von Gelenkflächen zu abnormer Beweglichkeit und dem Einbruch des Fußgewölbes. Durch das aufgehobene Schmerzempfinden des Patienten geschieht dies oft unbemerkt. Erste Symptome sind oft Blasen an den Zehen, verursacht durch die Längenzunahme des Fußes. Durch die Fehlstellung des Fußskelettes ist das Gewebe beim Gehen während der Abrollbewegung immensem Druck ausgesetzt. Über diesen Druckzonen kommt es zur Ausbildung einer Hyperkeratose („Clavus“), deren Spitze kegelförmig in die Subkutis ragt. Dadurch wird der lokale Druck zusätzlich beträchtlich erhöht und führt zu trophischen Störungen mit zentraler Ulzeration („mal perforant du pied“). Diese schmerzlosen Ulzerationen treten bei unpassendem Schuhwerk („Druck von Außen“) oder im Bereich eines vorspringenden Fußskeletts („Druck von Innen“) auf.
„Jeder Patient der trotz eines plantaren Ulkus nicht hinkt und bei der Abtragung der Hyperkeratosen lächelt, hat eine Neuropathie“ (A. Obermayer)
Der Charcot-Fuß ist eine spontane nichtinfektiöse Zerstörung einzelner oder multipler Knochen- und Gelenkstrukturen, wobei meist die Fußgelenke, besonders im Bereich des Mittelfußes betroffen sind. Bei rund einem Drittel aller Diabetiker mit Polyneuropathie (PNP) tritt in Folge der Osteopenie ein Charcot-Fuß auf. Durch das meist herabgesetzte Schmerzempfinden (Analgesie), wird der Durchbruch des Fußgewölbes spät bemerkt. Belastet der Patient in diesem Stadium den Fuß, ulzeriert dieser schnell unter dem Gewicht des Körpers. Gerade weil der Patient weder bei der Fehlbelastung der Fußes noch bei oft schon tiefen Ulzerationen Schmerz empfindet, kann sich die Situation unbemerkt dramatisch verschlechtern und eine Amputation unvermeidbar machen.
Druckentlastung – aber wie?
Ziel der Therapie ist die Abheilung durch rigorose Druckentlastung, und somit die Reduktion der Amputationsrate. Dies kann nur durch die Reduktion von Druckspitzen erreicht werden.
In der Praxis empfiehlt es sich, ein besonderes Augenmerk auf das Schuhwerk des Patienten zu legen. Dazu ist es wichtig, dass der Patient die am häufigsten getragenen Schuhe in die Ordination mitbringt um sie auf ihre Größe und auf Druckstellen verursachende Kanten und Vorwölbungen hin zu überprüfen.
Zur Druckentlastung stehen verschiedenste Methoden zur Verfügung. Alleine das Entfernen der Hyperkeratosen führt zu einer deutlichen Druckreduktion. Konservative Entlastungsmethoden reichen von Bettruhe, Rollstuhl und Krücken über Einlagen, orthopädisches Schuhwerk, Orthesen bis hin zum Total Contact Cast (TCC).
Der TCC: Goldstandard zur Druckentlastung
Der TCC ist ein gut anmodellierter Vollkontakt-Unterschenkelgips unter Einschluss der Zehen (Weiß- oder Kunststoffgips) zur Druckentlastung bei der Behandlung nichtinfektiöser, nichtischämischer plantarer Fußulzera. Beim TCC erfolgt eine Umverteilung der Belastung auf der Fußsohle sowie die Ruhigstellung des Fußes während entzündlicher und destruktiver Phasen (Charcot-Fuß), Ödemreduktion und dadurch Schutz der Wunde vor Infektionen. So wird eine Umgebung geschaffen, die die Heilung begünstigt, während der Patient weiterhin sein Bein voll belasten darf. Die Granulation und Epithelisation kann einsetzen, da die störenden Kräfte ausgeschaltet werden und die Compliance des Patienten wird passiv verstärkt, da der TCC nicht abnehmbar ist.
Invasive Therapieoptionen sind das Abtragen von Exostosen, die fußchirurgische Korrektur von Zehenfehlstellungen und letztlich die aufwändige Rekonstruktion eines eingebrochenen Fußgewölbes mit Korrektur der Belastungsachse.
Nach erfolgreicher Behandlung neuropathischer Ulzera gilt der Erhaltungsphase großes Augenmerk. Professionelle Haut- und Fußpflege, das Tragen von Einlagen und orthopädischen Schuhen sowie ein striktes Verbot des Barfußgehens bei eingebrochenem Fußgewölbe helfen präventiv.
Sonstiges
Als Fachärzte für Allgemein-, Vizeral- und Unfallchirurgie ist unser operatives Spektrum breit.
Für Eingriffe, die wir Ihnen nicht persönlich anbieten können, können wir Ihnen natürlich ExpertInnen empfehlen.